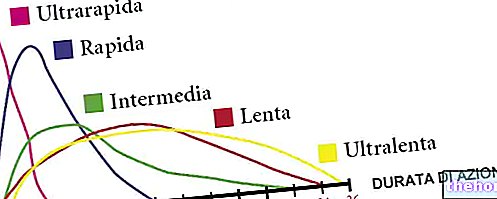
Kể từ khi nó bắt đầu được sử dụng trong trị liệu vào những năm 1920, insulin đã dần dần biến bệnh tiểu đường từ một căn bệnh nguy hiểm thành một tình trạng có thể kiểm soát được ngày càng dễ dàng. Ban đầu, các dạng bò và heo được sử dụng, với những rủi ro quan trọng về nhạy cảm và phản ứng dị ứng, nhưng bắt đầu từ những năm 1980, một loại insulin rất tinh khiết giống hệt insulin của người bắt đầu lan rộng. Chất protein này được tạo ra bởi các chủng vi khuẩn biến đổi gen để tạo cho nó khả năng tổng hợp insulin của con người. Nhờ sự cải tiến hơn nữa của các kỹ thuật dược phẩm, ngày nay bệnh nhân tiểu đường có sẵn nhiều loại insulin khác nhau: chất tương tự siêu nhanh (insulin lispro và aspart), nhanh (hoặc bình thường), bán chậm, NpH, chậm, siêu loãng và nhiều loại trộn sẵn khác nhau sự kết hợp của những cái trước đó. tất cả đều nhờ vào việc sửa đổi "đơn giản" một số phần của cấu trúc protein của insulin người do vi khuẩn tạo ra. Các đặc điểm khác nhau của các loại insulin khác nhau về cơ bản là ba:
- thời gian tiềm tàng (khoảng thời gian từ khi dùng thuốc đến khi bắt đầu tác dụng điều trị hạ đường huyết);
- thời gian cao điểm (khoảng thời gian giữa dùng thuốc và tác dụng hạ đường huyết tối đa);
- thời gian tác dụng (khoảng thời gian từ khi dùng thuốc đến khi hết tác dụng hạ đường huyết).


Để tìm hiểu thêm: Danh sách đầy đủ các bài báo trên trang web dành riêng cho các loại thuốc dựa trên insulin
Insulin cực nhanh
Các chất tương tự cực nhanh (insulin lispro và aspart) bắt đầu hoạt động từ 10-15 phút sau khi tiêm, đạt đỉnh trong 30-60 phút và kéo dài trong khoảng 4 giờ. những thay đổi đột ngột và bất ngờ trong lối sống thường ngày của anh ta.
Insulin nhanh
Insulin nhanh (hoặc bình thường) có thời gian chờ nửa giờ, đạt đỉnh sau hai đến bốn giờ và giảm dần sau bốn đến tám giờ. Nó được sử dụng trước bữa ăn để kiểm soát tình trạng tăng đường huyết sau khi ăn và nhanh chóng hạ mức đường huyết khi nó lên quá cao.
Insulin bán chậm
Insulin bán chậm bắt đầu hoạt động sau một đến hai giờ, tác dụng cao nhất trong vòng hai đến năm giờ và không hoạt động sau tám đến mười hai giờ. Tương tự như trước đó, nó được sử dụng để kiểm soát tăng đường huyết sau ăn và thường liên quan đến insulin chậm.
Insulin NpH
Insulin NpH (Neutral protamine Hagedorn) chứa một chất (protamine) làm chậm hoạt động của nó; theo cách này, thời gian tiềm tàng đạt đến từ hai đến bốn giờ, đỉnh cao xảy ra từ sáu đến tám giờ sau khi tiêm và thời gian tổng thể đạt 12-15 giờ. Thông thường hai lần tiêm một ngày cho phép kiểm soát đủ đường huyết.
Insulin chậm
Insulin chậm, chứa kẽm, có các đặc điểm khá giống với Nph: thời gian chờ từ một đến hai giờ, cao điểm từ 6-12 giờ và thời gian kéo dài 18-24 giờ. Giống như loại trước, về mặt lý thuyết, nó cho phép kiểm soát đường huyết thỏa đáng với chỉ hai mũi tiêm một ngày.
Insulin cực chậm
Insulin siêu chậm chứa một lượng kẽm lớn hơn, điều này càng làm trì hoãn hoạt động của nó. Vì lý do này, chỉ một mũi tiêm mỗi ngày là đủ, kết hợp nó với liều lượng nhỏ insulin nhanh (ví dụ như trước bữa ăn).
Insulin glargine
Ngoài ra còn có một chất tương tự của insulin người siêu chậm, được gọi là insulin glargine, có thời gian chờ từ 4 đến 6 giờ, kéo dài hơn 24 giờ và được đặc trưng bởi sự vắng mặt của đỉnh (nói cách khác, hoạt động của nó không đổi đối với Thời gian tác dụng). Ở một số bệnh nhân, một lần tiêm sản phẩm này mỗi ngày sẽ đạt được sự kiểm soát đường huyết tốt.
Hỗn hợp insulin làm sẵn
Các hỗn hợp tiền chế (phổ biến nhất là NpH: bình thường theo tỷ lệ 70:30 hoặc 50:50) có độ trễ trung bình là nửa giờ, thời gian cao điểm thay đổi theo công thức và thời gian tác dụng lên đến 18- 24. giờ. Việc sử dụng chúng cho phép bạn tùy chỉnh liệu pháp insulin nhiều nhất có thể.
Loại nào và bao nhiêu insulin để sử dụng?
Đối với một người bị tiểu đường, lượng insulin điều trị phụ thuộc vào nhiều yếu tố khác nhau như tuổi tác, cân nặng, vận động, hoạt động chức năng còn lại của tế bào B tuyến tụy và lượng thức ăn được hấp thụ trong ngày.

Hoàn toàn như một chỉ định, nên sử dụng bao nhiêu đơn vị insulin mỗi ngày tùy theo cân nặng của cá nhân; thông số này, cũng như sự kết hợp của các chế phẩm insulin khác nhau, phụ thuộc vào sự lựa chọn điều trị được bác sĩ khuyến nghị và xu hướng sinh lý của insulin. ở một người khỏe mạnh (bấm vào hình để phóng to) được đặc trưng bởi mức "cơ bản" (có chức năng điều hòa sản xuất glucose của gan) và cao nhất trong bữa ăn. Mô hình này được mô phỏng lại gần như bằng cách kết hợp insulin tác dụng nhanh (để quản lý lượng đường trong máu tăng trong bữa ăn, tiêm ngay trước mỗi bữa ăn) với insulin tác dụng chậm (để quản lý sản xuất glucose trong điều kiện nhịn ăn). bệnh nhân, những người sẽ phải học cách tiêm insulin (cũng là cách thực hiện tiêm rất quan trọng để kiểm soát tốt đường huyết), đối phó với các trường hợp khẩn cấp, tôn trọng kế hoạch, theo dõi lượng đường trong máu vài lần một ngày và lưu ý những thay đổi, báo cáo với bác sĩ bất kỳ triệu chứng hạ đường huyết / tăng đường huyết hoặc thay đổi thói quen hành vi.
Máy bơm insulin
Ống tiêm dùng một lần và bút được nạp sẵn (có thể thực hiện nhiều lần tiêm hơn bằng cách chỉ thay kim) hiện được hỗ trợ bởi cái gọi là máy bơm insulin. Các thiết bị này cho phép truyền thuốc dưới da 24 giờ một ngày, thông qua một ống thông được kết nối đến một kho chứa insulin được kiểm soát. từ máy tính (để tiết cơ bản) và từ chính bệnh nhân để "truyền bolus" (lượng insulin cao hơn trong các bữa ăn giàu carbohydrate hoặc các đợt tăng đường huyết bất ngờ).